A escoliose consiste em uma curvatura da coluna no plano coronal (frontal) acima de 10 graus. A maioria dos casos ocorre sem um fator causal direto (idiopática), enquanto uma pequena parcela se deve a patologias concomitantes (síndromes, paralisia cerebral, distrofias musculares, trauma raquimedular, entre outros).
Os principais fatores a serem considerados no tratamento da escoliose consistem no tipo de escoliose apresentada, idade, potencial de crescimento do paciente e na magnitude da curva. Esta última é mensurada por um ângulo, chamado Cobb, que define a angulação entre as vértebras mais inclinadas da extremidade superior e inferior da curva.
De modo geral, quanto mais jovem o paciente (maior potencial de crescimento) e maiores as dimensões da curva, pior o prgonóstico.
Genericamente, podemos dividir o tratamento em três grandes grupos: observação, gessos/coletes e tratamento cirúrgico. Cada caso é único e deve ser individualizado após detalhada orientação de riscos e benefícios aos familiares.
Recomendada em casos mais leves, com baixo risco de progressão. Envolve exercícios posturais e de fortalecimento da musculatura da coluna. É indicado acompanhamento seriado com radiografias periódicas (a cada 3-6 meses), pelo menos até a maturidade esquelética.
Apesar dos avanços no tratamento da patologia, medidas como o gesso ainda tem lugar no atual cenário. É utilizado em pacientes mais jovens, com objetivo principal de retardar a evolução de deformidades rapidamente progressivas ou postergar procedimentos cirúrgicos.
Trata-se da principal ferramenta não cirúrgica para controle da deformidade. É necessária avaliação individualizada, pois a indicação deve seguir alguns critérios técnicos.
Em geral, indica-se o uso de coletes para pacientes que ainda possuem um potencial de crescimento esquelético e com curvas de magnitude moderada/avançada. A rigor, tais critérios são definidos pelo ângulo de Cobb acima de 25 graus e índice de Risser entre 0 e 2 (trata-se de uma classificação que utiliza a ossificação da bacia vista em radiografia para mensurar a maturidade esquelética do paciente).
O uso deve ser de pelo menos 21 horas por dia, entre 2 e 4 anos ou até a maturidade esquelética. O objetivo não é a correção da deformidade, mas sim a estabilização da mesma para evitar ou postergar uma cirurgia.
A evolução da tecnologia tem favorecido o tratamento com os coletes, tornando-os mais confortáveis e efetivos, além de reduzir o descontentamento do ponto de vista estético. Há possibilidade de confecção de coletes individualizados em moldes tridimensionais, o que tem melhorado a adesão e o sucesso do tratamento.
O tratamento cirúrgico da escoliose é recomendado quando a curvatura da coluna vertebral é grave (geralmente superior a 45-50 graus) ou quando a condição está progredindo rapidamente, causando dor significativa ou afetando a função pulmonar e cardíaca.
Os objetivos da cirurgia são a correção ou estabilização da deformidade para melhora estética (não sendo um objetivo primordial ou critério isolado de indicação) e das funções orgânicas, bem como o alívio da dor, quando presente.
Há uma variedade significativa de técnicas cirúrgicas empregadas, sendo a sua indicação baseada na avaliação de características do paciente e da deformidade.
Trata-se da cirurgia mais realizada. É feita uma incisão posterior (“nas costas”), associada a osteotomias (pequenos cortes ósseos para flexibilização da curva) e correção da deformidade. As vértebras são “colocadas” na posição desejada e, em seguida, fixadas com parafusos, ganchos e hastes. Esse material de fixação mantém as vértebras no alinhamento correto enquanto ocorre a fusão óssea.
Pacientes com indicação de cirurgia pela magnitude da curva, porém ainda distantes da maturidade esquelética, não devem ser submetidos à artrodese definitiva por via posterior, a fim de se preservar o crescimento da coluna e evitar o surgimento de novas deformidades. Assim, é necessário um tratamento estagiado para preservação do alinhamento espinal aceitável e posterior cirurgia definitiva.
As Growing rods (“barras de crescimento”) consistem em barras metálicas ou implantes que são fixados à coluna vertebral do paciente por meio de parafusos ou âncoras cirurgicamente implantadas. Essas barras são ajustáveis e, durante o processo de crescimento, a criança ou adolescente pode precisar de múltiplos ajustes (alongamentos) ao longo do tempo para garantir que a coluna continue a crescer de maneira controlada e que a curvatura não piore.
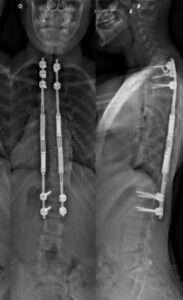
Quando o paciente se aproxima da maturidade esquelética, é realizada a cirurgia definitiva. Os sistemas de crescimento têm a grande vantagem de preservar o desenvolvimento ósseo até um estágio adequado, porém deve-se pesar os riscos e inconvenientes da necessidade de múltiplas abordagens até o término do tratamento.
Nestes casos, além do procedimento por via posterior descrito acima, também é necessário um acesso por via anterior (geralmente por acesso transtorácico ou abdominal). É indicado em casos de extrema gravidade (ângulos de Cobb superiores a 100 graus) ou com deformidades associadas no plano sagital (cifose).
Devido à evolução dos implantes e técnicas de tratamento, nos dias atuais essa abordagem é extremamente restrita. É possível conseguir resultados satisfatórios pela técnica convencional sem agregar a morbidade associada ao acesso por via anterior.
A técnica Shilla tem um objetivo semelhante ao das hastes de crescimento: permitir o controle da curvatura e a preservação do crescimento espinhal, no entanto minimiza a necessidade de procedimentos subsequentes. Os níveis centrais da deformidade são realinhados e fundidos, enquanto os níveis espinhais superiores e inferiores da curva são deixados sem fusão para permitir o crescimento futuro da coluna. Os níveis apicais são instrumentados utilizando parafusos fixos que se bloqueiam às barras. As áreas acima e abaixo do ápice são instrumentadas com parafusos pediculares que se acomplam às barras sem se bloquear a elas, podendo deslizar para acomodar o crescimento espinhal.
O “vertebral body tethering” (amarrilho do corpo vertebral) é uma técnica de modulação de crescimento não fusional para o tratamento cirúrgico de pacientes com escoliose idiopática progressiva entre 30° e 65°, que ainda estão em fase de crescimento esquelético. Parafusos e grampos são inseridos no lado convexo da curva, por meio de uma abordagem toracoscópica ou abordagem lombar aberta, e são fixados a um cordão de polietileno. Tensão é aplicada ao cordão durante a cirurgia para endireitar parcialmente a curvatura.
Após a cirurgia, o cordão continua a endireitar a coluna à medida que o paciente continua a crescer. Essa técnica oferece o potencial de corrigir e manter uma curva abaixo do limiar onde a fusão é indicada, ao mesmo tempo que preserva o movimento e pode evitar as consequências adversas associadas à artrodese. O grau de correção alcançado com essa técnica é comparável à correção obtida com a técnica convencional.
O período de internação hospitalar dura em média de 4 a 7 dias. Espera-se que já nos primeiros dias o paciente esteja apto a sentar, caminhar e iniciar a reabilitação. O retorno às atividades é avaliado individualmente, porém rotinas básicas sem envolvimento de carga ou impacto podem ser reiniciadas dentro de 4 a 6 semanas. Atividades de maior demanda geralmente requerem um período mínimo de 3 meses para avaliar reintrodução.
Como toda cirurgia de grande porte, a correção da escoliose envolve riscos. Eles incluem sangramento volumoso durante o procedimento, lesão neurológica, quebra ou soltura dos implantes, dor residual, pseudoartrose (fusão incompleta das vértebras) e desenvolvimento de deformidades secundárias.
Apesar da existência das complicações supracitadas, é importante destacar que, tomadas as medidas de segurança perioperatórias, elas são exceção e não regra. Com o avanço da tecnologia, instrumental e implantes, a segurança aumenta e o número de complicações reduz progressivamente.
Os avanços na cirurgia da escoliose, como a neuronavegação com O-arm, a cirurgia robótica e a monitorização neurofisiológica intraoperatória, têm transformado a abordagem e os resultados desses procedimentos, proporcionando maior precisão, segurança e personalização no tratamento das deformidades espinhais.
O O-arm é um sistema de imagem intraoperatória de última geração, utilizado para fornecer imagens de alta definição durante a cirurgia. Ele combina tomografia computadorizada (TC) com a capacidade de obter imagens em tempo real, permitindo uma visualização detalhada da anatomia do paciente enquanto o cirurgião está operando. As principais vantagens consistem no aumento da precisão, a visualização tridimensional em tempo real e a menor exposição à radiação.
A cirurgia robótica na correção da escoliose é uma das mais recentes inovações, permitindo que os cirurgiões planejem e realizem a cirurgia com mais precisão e segurança. O sistema robótico auxilia na colocação de parafusos pediculares e na realização de correções de deformidades com extrema precisão.
A monitorização neurofisiológica intraoperatória é uma técnica que permite a monitorização contínua da função dos nervos e da medula durante a cirurgia. Ela envolve o uso de eletrodos, favorecendo que o cirurgião evite danos às estruturas neurológicas.